Una “licenza” esclusiva per produrre insulina nel corpo umano appartiene alle cellule beta sparse in tutto il pancreas. Ma poiché le cellule beta possono diventare scarse o disfunzionali nelle persone con diabete, gli scienziati hanno cercato altre cellule che potrebbero essere indotte a produrre l’ormone vitale che regola il glucosio. In uno studio pubblicato oggi su Nature Medicine , i ricercatori del Weizmann Institute of Science e della Yale School of Medicine hanno scoperto cellule che producono insulina in un luogo inaspettato, l’intestino fetale. Questa scoperta potrebbe aprire nuove direzioni nello sviluppo futuro di potenziali trattamenti per il diabete.
Quando il feto cresce nell’utero, molte delle sue cellule sono indecise sui loro destini futuri, mantenendo fluide le loro identità per un po’. Ciò è particolarmente vero per le cellule dell’intestino fetale: nel secondo trimestre l’intestino è già completamente formato, ma mentre è ancora nell’utero non ha bisogno di assorbire cibo o prevenire l’infezione. Il Prof. Shalev Itzkovitz del Dipartimento di Biologia Cellulare Molecolare di Weizmann ha unito le forze con la pediatra Prof.ssa Liza Konnikova della Yale School of Medicine per conoscere i compiti insoliti, ad esempio l’assunzione della produzione di insulina , che potrebbero essere assunti dalle cellule intestinali fetali, che sono ancora liberi dai loro compiti futuri.
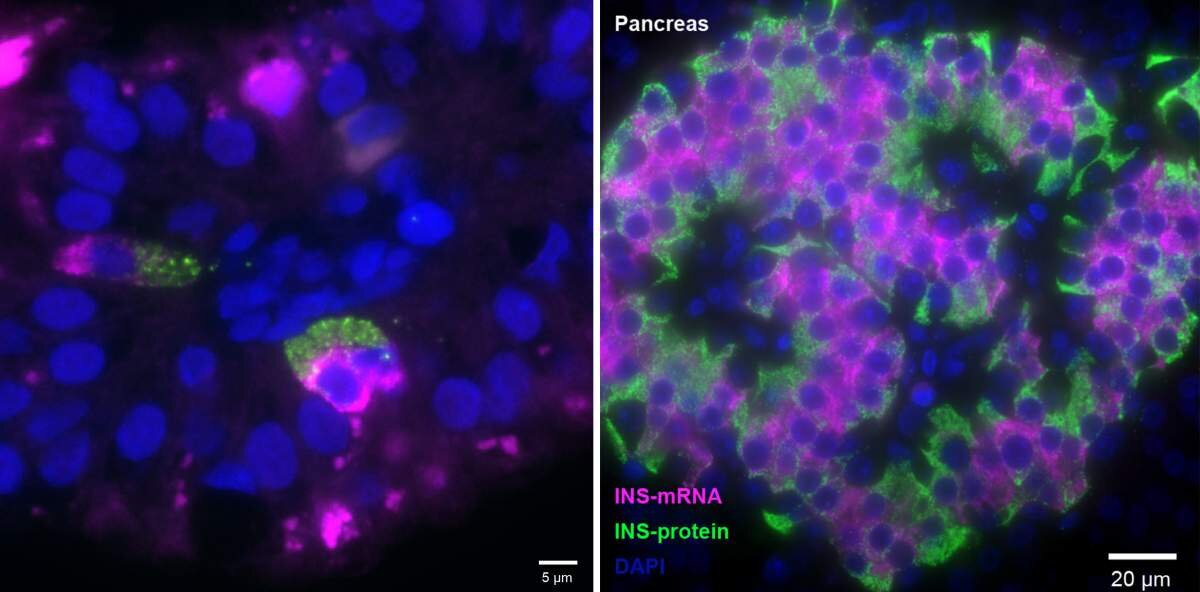
Nello studio, il dottorato di ricerca di Shalev. lo studente Adi Egozi e i team di Weizmann e Yale hanno creato un atlante di cellule intestinali fetali utilizzando una tecnologia avanzata chiamata sequenziamento dell’RNA a cellula singola. Questa tecnologia crea profili dell’intera espressione genica in migliaia di singole cellule contemporaneamente. I ricercatori hanno quindi confrontato questi profili con quelli delle cellule dell’intestino dei neonati. Hanno prestato particolare attenzione alle cellule che producono ormoni, che costituiscono solo l’1% circa di tutte le cellule intestinali, ma sono estremamente importanti perché rilasciano ormoni che svolgono ruoli di regolazione cruciale nel metabolismo del corpo.
In effetti, lo studio comparativo ha rivelato cellule fetali del tipo noto come K/L che esprimevano il gene dell’insulina nell’intestino tenue. Fino ad ora, questo gene era noto per essere espresso solo nelle cellule beta pancreatiche. Anche l’intestino tenue neonato conteneva cellule di tipo K/L, ma contrariamente alle cellule intestinali fetali, queste non esprimevano insulina.
Gli scienziati hanno chiamato le cellule appena identificate FIKL, in cui F sta per fetale e I per insulina. Queste cellule costituiscono solo il 2% circa delle cellule che producono ormoni nell’intestino fetale, o lo 0,0002 di tutte le cellule intestinali, ma sono presenti in numero relativamente significativo perché il rivestimento dell’intestino umano copre un’area enorme. (Disteso, il rivestimento dell’intestino di un adulto ha le dimensioni di un campo da badminton).
Oltre al gene che produce insulina, è stato scoperto che le cellule FIKL esprimono un intero programma molecolare che potrebbe supportare l’attività dell’ormone, compresi i geni per il rilevamento del glucosio e per garantire il rilascio dell’insulina dalla cellula. Inoltre, è stato scoperto che le cellule FIKL producono insulina in grandi quantità. Proprio come nelle cellule beta, il loro gene dell’insulina era estremamente attivo, producendo decine di migliaia di copie di molecole di RNA messaggero, un numero molto più alto della media del genoma umano di circa dieci copie per gene alla volta. Un altro parallelo con le cellule beta è emerso quando gli scienziati hanno eseguito l’imaging dell’RNA e di altre molecole all’interno delle cellule: entrambe le cellule beta e FIKL erano disposte in modo simile, in modo che l’RNA messaggero dell’insulina fosse rivolto verso il centro della cellula,
“Questi paralleli con le cellule beta pancreatiche hanno senso, perché il pancreas e l’intestino tenue provengono dallo stesso tessuto nel feto in crescita intorno alla quinta settimana di gestazione”, afferma Itzkovitz.
Il motivo per cui l’intestino fetale contiene cellule che producono insulina non è stato ancora chiarito. Le cellule nello studio provenivano da una banca di tessuti fetali e lo stato di salute delle loro madri era sconosciuto. La gravidanza a volte altera i livelli di insulina e glucosio della madre, quindi è possibile che il programma di insulina sia stato attivato in risposta al diabete gestazionale della madre, per aiutare il feto a gestire gli alti livelli di glucosio nel sangue della madre. L’insulina prodotta dall’intestino potrebbe anche avere un effetto locale, sostenendo la crescita dell’intestino in rapido sviluppo.
Non è noto nemmeno cosa disattivi il programma di produzione di insulina alla nascita. Tuttavia, la domanda cruciale, secondo Itzkovitz, è se può essere riattivato.
“Forse un giorno questo programma dormiente per produrre insulina potrà essere risvegliato nelle persone con diabete”, dice Itzkovitz. “Se è così, le cellule del rivestimento intestinale potrebbero costituire una meravigliosa fonte di insulina perché vengono costantemente rinnovate: questo sarebbe un vantaggio speciale per le persone con diabete di tipo 1, le cui cellule che producono insulina vengono continuamente distrutte dal sistema immunitario”.
Nelle persone con diabete di tipo 2, anche le cellule beta vengono spesso perse perché collassano sotto l’onere di affrontare alti livelli di glucosio. Fino ad ora, la ricerca sul trattamento del diabete con trapianti di cellule per sostituire la perdita si è basata principalmente sull’utilizzo di cellule staminali o sull’ingegneria di cellule diverse dalle cellule beta per produrre insulina.
“Il vantaggio delle cellule FIKL che abbiamo scoperto è che contengono naturalmente un programma di lavoro per la produzione di insulina”, afferma Konnikova. “Se riusciamo a trovare indicazioni che regolano questo programma, un giorno potremmo essere in grado di attivarlo secondo necessità”.
Maggiori informazioni: Liza Konnikova, L’insulina è espressa dalle cellule enteroendocrine durante lo sviluppo fetale umano, Nature Medicine (2021). DOI: 10.1038/s41591-021-01586-1 . www.nature.com/articles/s41591-021-01586-1